Acide hyaluronique et membranes biorésorbables dans les imperfections intra-osseuses
De nombreuses études cliniques ont mis en évidence l’utilisation de la régénération tissulaire dans l’amélioration des imperfections intra-osseuses du périodonte1,2. Toutefois, il ressort clairement de la littérature que les connaissances actuelles sur les mécanismes de régénération parodontale ne sont pas encore complètes, étant donné que certaines interventions ont échouées face à la difficulté intrinsèque de guérison du parodonte.
Au fil du temps de différents biomatériaux ont été utilisées pour corriger les défauts du périodonte en stimulant la régénération osseuse et le cément3, y sont par exemple les facteurs de croissance de type polypeptide ou les protéines osseuses morphogénétiques.
Acide Hyaluronique
L’acide hyaluronique (HA) a suscité beaucoup d’intérêt récemment pour ses propriétés de stimulation de la guérison des tissus et des os, probablement pour sa capacité intrinsèque de faciliter la migration cellulaire et la différenciation au cours des phases de la neo-formation et de la guérison des tissus 4, 5, 6.
Cependant, il existe peu d’études sur le rôle régénérateur en dentisterie7, 8.
Sehdev et al.9 ont mené une importante étude clinique randomisée pour évaluer l’efficacité de l’HA en combinaison avec une membrane à base d’acide lactique et glycolique (PLA) dans le traitement des lésions intra-osseuses du périodonte. L’étude a impliqué 20 sujets radiographiquement sélectionnés pour l’inclusion dans l’étude.
Les principaux paramètres évalués ont été les suivants:
- Profondeur de la poche gingivale;
- Degré d’adhérence clinique, entendu comme adhérence des tissus à la structure osseuse;
- Régression gingivale;
- Évaluation radiographique de la profondeur du défaut osseux;
- Évaluation radiographique du remplissage osseux obtenu.
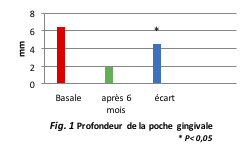
La réduction de la profondeur de la poche gingivale est un objectif prioritaire dans le traitement du périodonte pour réduire le risque de réinfection. L’application d’acide hyaluronique associé au membre d’acide polylactique a considérablement amélioré la poche gingivale en réduisant nettement la profondeur (Figure 1).
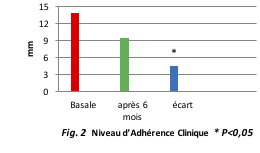
L’adhérence des tissus est le paramètre le plus utilisé lors de l’évaluation des effets d’une thérapie régénératrice du périodonte et l’association HA+PLA (Fig. 2) a considérablement amélioré l’adhérence en réduisant l’espace intratissulaire.
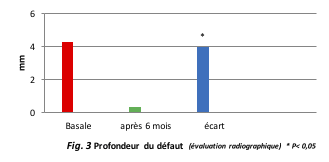
Cet effet sur l’adhérence est directement lié à la réduction de la profondeur du défaut osseux comme il est confirmé dans la fig. 3.
L’application de PLA seule ou en combinaison avec HA n’a pas modifié de manière significative le recul des gencives.
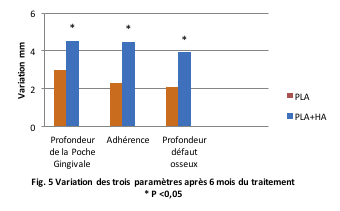
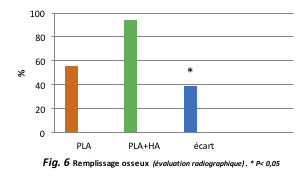
Les auteurs, cependant, ont évalué le rôle de l’ajout de HA au traitement standard avec PLA. Comme il ressort de la fig. 4, application d’acide hyaluronique améliore nettement (environ 100 %) le traitement avec seulement le PLA.
Les effets d’une application supplémentaire d’acide hyaluronique sont tout à fait visibles dans leur intégralité, en observant une amélioration significative du remplissage osseux mis en évidence de manière objective avec une évaluation radiographique (Fig. 6).
- Cortellini P, Pini Prato G, Tonetti MS. Periodontal regeneration of human intrabony defects with titanium reinforced membranes. A controlled clinical trial. J Periodontol. 1995;66:797–803.
- Weltman R, Trejo PM, Morrison E, Caffesse R. Assessment of guided tissue regeneration procedures in intrabony defects with bioabsorbable and non-resorbable barriers. J Periodontol. 1997;68:582–90.
- Nevins M, Camelo M, Nevins ML, Schenk RK, Lynch SE. Periodontal regeneration in humans using recombinant human platelet-derived growth factor-BB (rhPDGF-BB) and allogenic bone. J Periodontol.2003;74:1282–92.
- Toole BP. Collagen. In: Elizabeth D, editor. Cell Biology of Extracellular Matrix. New York: Plenum Press; 1991.
- Bertolami CN. Glycosaminoglycans interactions in early wound repair. In: Hunt TK, Heppenstall RB, – Pines E, editors. Soft and Hard Tissues Repair, Biological and Clinical Aspects. New York: Praeger -Publishers; 1984. pp. 67–97.
- Wang EA, Rosen V, D’Alessandro JS, Bauduy M, Cordes P, Harada T, et al. Recombinant human bone morphogenetic protein induces bone formation. Proc Natl Acad Sci U S A. 1990;87:2220–4.
- Engström PE, Shi XQ, Tronje G, Larsson A, Welander U, Frithiof L, et al. The effect of hyaluronan on bone and soft tissue and immune response in wound healing. J Periodontol. 2001;72:1192–200.
- Xu Y, Höfling K, Fimmers R, Frentzen M, Jervøe-Storm PM. Clinical and microbiological effects of the topical subgingival application of hyaluronic acid gel adjunctive to scaling and root planing in the treatment of chronic periodontitis. J Periodontol. 2004;75:1114–8.
- Bhumika Sehdev, Manohar Laxmanrao Bhongade, and Kiran Kumar Ganji Evaluation of effectiveness of hyaluronic acid in combination with bioresorbable membrane (poly lactic acid-poly glycolic acid) for the treatment of infrabony defects in humans: A clinical and radiographic study – J Indian Soc Periodontol. 2016 Jan-Feb; 20(1): 50–56.