La Chirurgie Orthognathique II : Prise en charge thérapeutique d’une Dysmorphie Maxillo-Mandibulaire (DMM)
Le diagnostic d’une Dysmorphie Maxillo-Mandibulaire repose sur un faisceau d’arguments cliniques et paracliniques. Ses retentissements sont d’ordre fonctionnel et esthétique. La prise en charge des DDM se conçoit donc dans un cadre multidisciplinaire au sein duquel le chirurgien dentiste omnipraticien a toute sa place. Il intervient tout particulièrement au stade du diagnostic de la pathologie, au cours du protocole thérapeutique dans des domaines spécialisés (orthodontie, parodontologie), et en phase de réhabilitation prothétique finale.
Pr. Pierre BOULETREAU, CHU Lyon-Sud, Lyon
III – Principes de prise en charge thérapeutique
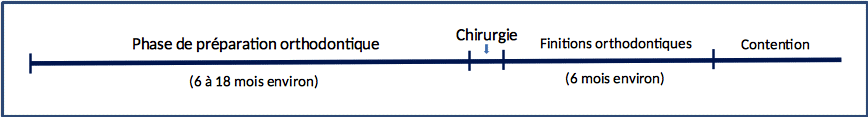
A l’exception de très rares cas, la prise en charge thérapeutique des DDM relève toujours de la réalisation d’un protocole orthodontico-chirurgical (POC). Les décalages squelettiques maxillo-mandibulaires induisent en effet des phénomènes de compensations dentaires qui perturbent sensiblement l’alignement et le nivellement dentaire de chaque arcade. Ces compensations doivent être corrigées dans un premier temps afin de permettre un repositionnement correct des bases squelettiques. Un POC se déroule selon le schéma temporel suivant (Figure 1) :
1. La phase de préparation orthodontique
La phase de préparation orthodontique dure environ de 12 à 18 mois selon la difficulté de la préparation (parodonte fragile, extractions de prémolaires…) et elle a pour objet de préparer les arcades en vue du geste chirurgical [1]. Les moyens utilisés par les orthodontistes sont variés (orthodontie vestibulaire, linguale, gouttières, ancrages osseux…). De cette phase dépend la qualité de l’occlusion chirurgicale, et la simplicité et rapidité de la phase de finitions orthodontiques. Durant la préparation orthodontique, des gestes associés peuvent être réalisés (assainissement parodontal, extractions de dents de sagesse, septoplastie nasale…), et une prise en charge fonctionnelle spécialisée (respiration déglutition) peut être engagée.
2. La phase chirurgicale
Liens YouTube : Interventions réalisée au CHU Lyon-Sud (Pr. Bouletreau)
– Chirurgie de la mandibule :
– Chirurgie du maxillaire :
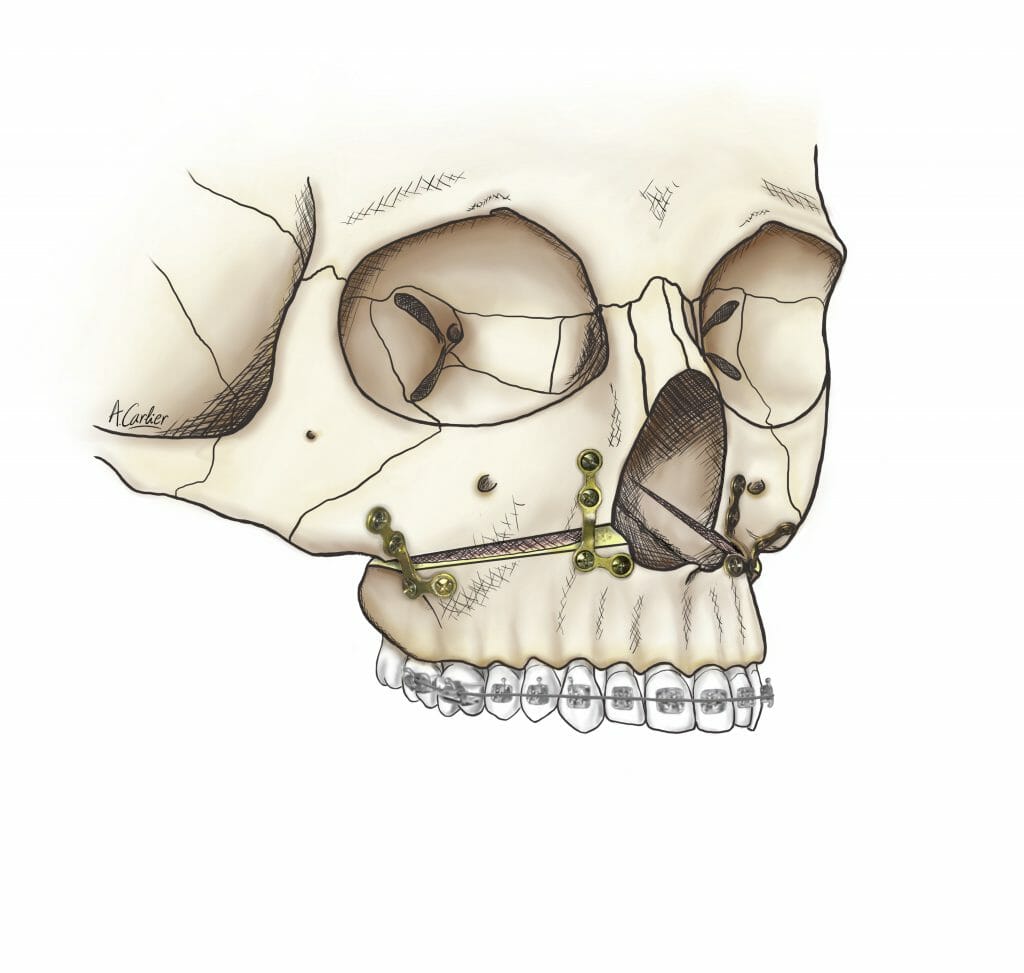
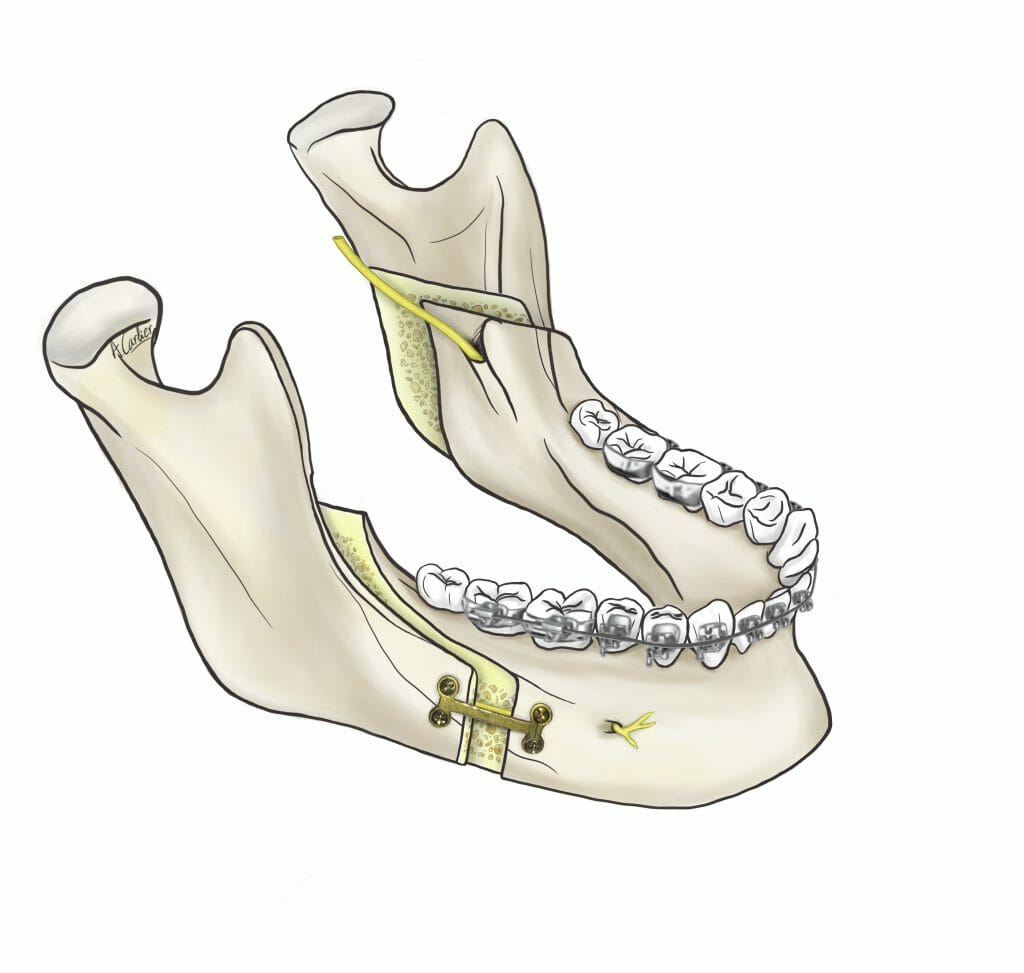
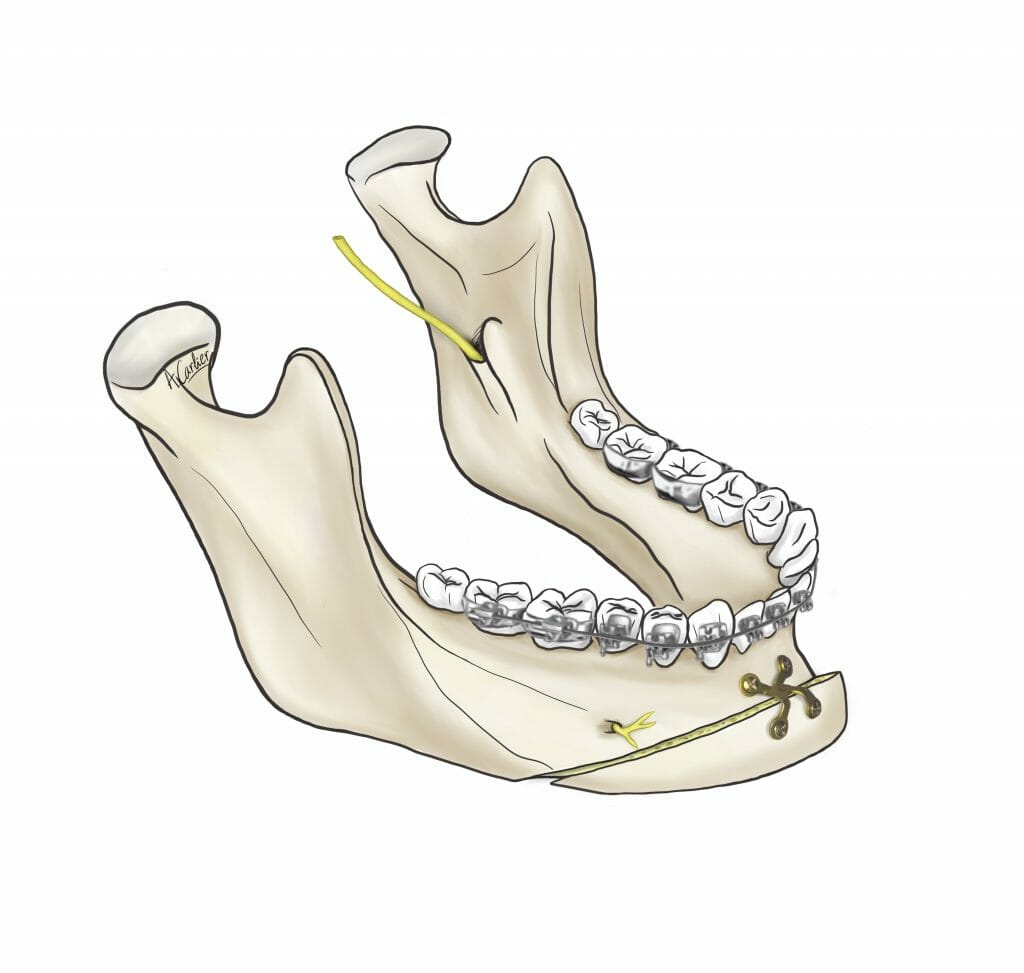
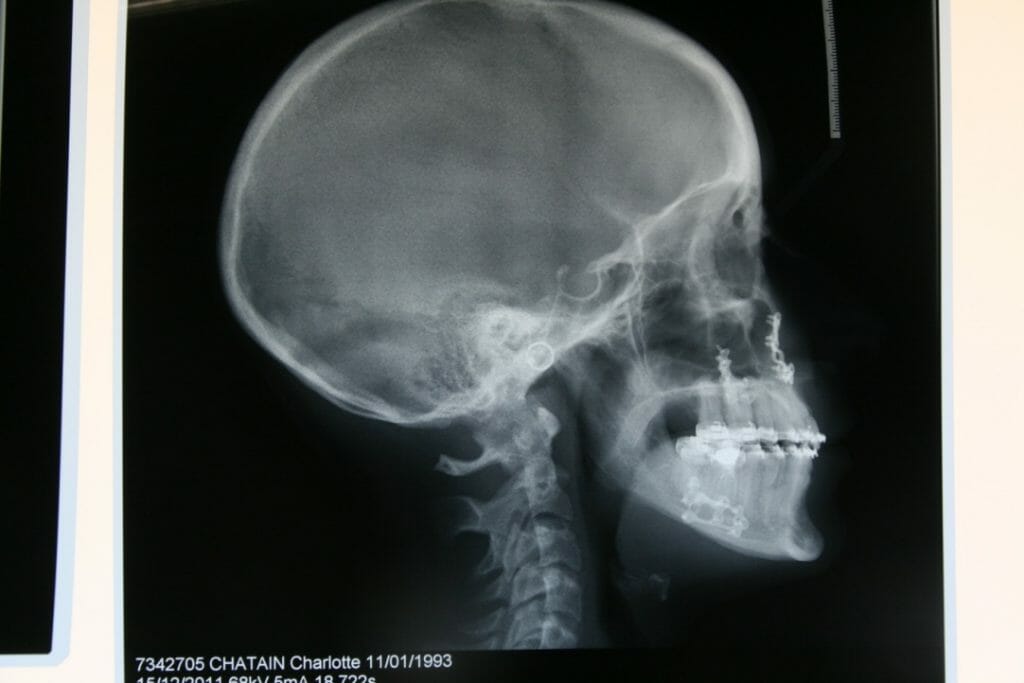
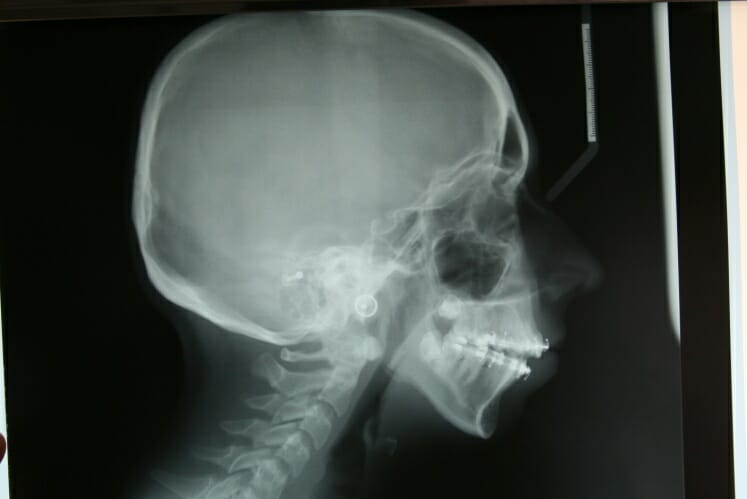
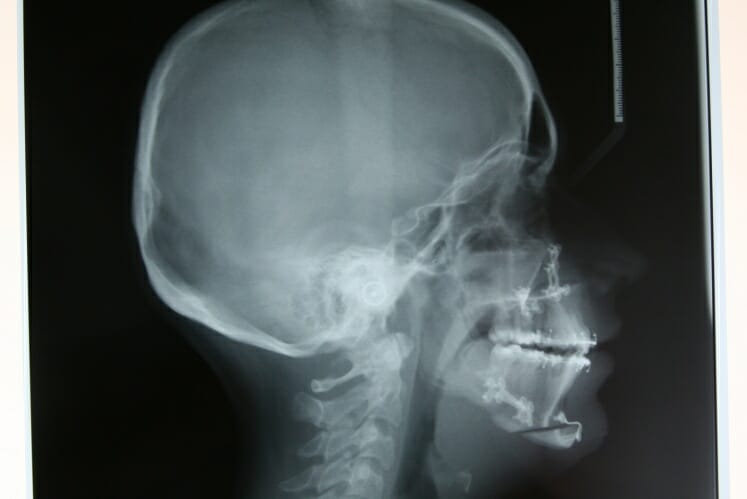
L’armement thérapeutique chirurgical à la disposition du chirurgien maxillofacial comprend les interventions suivantes (Figure 2, 3, 4):
Ces interventions, qui peuvent être combinées entre elles (chirurgies bimaxillaires), ont pour objet de repositionner les bases squelettiques maxillaire, mandibulaire et/ou symphysaire, dans une position plus équilibrée au sein du massif crânio-facial. Il s’agit d’interventions parfaitement codifiées, réalisées sous anesthésie générale, qui durent d’une trentaine de minutes à deux heures environ pour les plus complexes. Toutes les incisions sont endobuccales et fermées par des points résorbables. Il n’y a aucune cicatrice visible sur le visage du patient. L’hospitalisation est de quelques jours et l’arrêt de travail habituel d’un mois environ. Les suites opératoires classiques sont principalement marquées par un œdème important du visage, qui prend environ 1 mois pour régresser. Ces actes chirurgicaux nécessitent de respecter une alimentation molle pendant 45 jours et de s’abstenir de toute activité sportive pendant 2 mois. Les douleurs sont modérées, et habituellement bien calmées par les antalgiques simples. La complication principale des ostéotomies maxillaires concerne le risque hémorragique compte tenu de la présence de branches terminales de l’artère carotide externe dans la région des ostéotomies. La complication principale des ostéotomies mandibulaires concerne le risque d’hypoesthésie séquellaire des nerfs alvéolaires inférieurs par lésion ou étirement du nerf. La complication principale des ostéotomies symphysaires (génioplasties) concerne le risque d’hématome suffocant du plancher buccal.
3. La phase de finitions orthodontiques
Cette phase débute environ un mois après la chirurgie et a pour objet la finalisation d’une occlusion en Classe I dentaire, rendue possible par l’équilibre squelettique obtenu. Elle dure environ 6 mois et se conclut avec la dépose de l’appareillage multibague lorsque l’orthodontiste estime avoir obtenu une occlusion équilibrée dans tous les plans de l’espace.
4. La phase de contention
La dépose du multibague doit être accompagnée de la pose d’un appareillage de contention dentaire, en particulier dans les secteurs antérieurs. Il s’agit d’une étape importante du traitement car de nombreux facteurs sont source de récidives de la malocclusion (édentements mal compensés, pulsion linguale, parafonctions, déglutition atypique…). Les mécaniques orthodontiques induisent de plus des phénomènes biologiques osseux alvéolaires accélérant le remodelage osseux loco-régional. Il s’ensuit une diminution de la densité osseuse alvéolaire qui prend plusieurs mois pour se corriger après la dépose de l’appareillage orthodontique. Cette contention peut prendre des formes variées, les fils métalliques collés sur la face linguale des incisives et les gouttières à port nocturne étant les plus habituelles. Sa durée est discutée, mais en fonction de l’état du parodonte, une contention à vie peut être recommandée.
IV – Résultats
Les protocoles orthodontico-chirurgicaux (POC) visent toujours un double objectif : esthétique et fonctionnel. Le chirurgien a pour mission de rendre à son confrère orthodontiste un patient en Classe I squelettique et dentaire, qui lui permette de terminer le traitement orthodontique dans les meilleures conditions possibles, c’est-à-dire simplement et rapidement. De la qualité de l’articulé final dépend la stabilité à long terme du traitement. Afin d’obtenir ce résultat occlusal idéal, une multitude de mouvements maxillaires et/ou mandibulaires sont théoriquement possibles. La sensibilité esthétique du chirurgien intervient dans la planification des mouvements squelettiques, en direction et en amplitude, qui produira le plus beau résultat esthétique possible compte tenu de l’impératif occlusal. C’est ainsi que chaque patient est véritablement unique dans le sens où le plan de traitement défini dépend de la position de départ des pièces squelettiques, des exigences occlusales, des demandes esthétiques du patient, et d’éventuelles impératifs fonctionnels (obstruction nasale, volume buccal disponible pour la langue…).
D’un point de vue esthétique, il est toujours souhaitable d’augmenter les volumes de la face, ce qui crée une impression de rajeunissement du visage. D’autre part, l’amélioration du soutien squelettique des tissus mous du visage (enveloppe cutanéo-musculo-graisseuse) retend ces tissus, créant une sorte de lifting facial. Pour les patients en Classe II, l’ostéotomie de propulsion mandibulaire est l’intervention de choix puisqu’elle rétablit la Classe I dentaire tout en améliorant notablement la projection du tiers inférieur du visage (Figure 5). Pour les patients en Classe III, l’analyse esthétique faciale devra finement déterminer quels sont les stigmates de la rétromaxillie et quels sont ceux de la promandibulie. Il est souvent utile de réaliser une chirurgie bimaxillaire associant projection maxillaire et recul mandibulaire, en privilégiant la propulsion maxillaire pour les raisons citées supra (Figure 6). Les anomalies du sens vertical bénéficieront principalement des modifications de sens vertical du maxillaire : impaction maxillaire en cas d’excès vertical antérieur et épaction maxillaire en cas d’insuffisance verticale antérieure. Les asymétries faciales, souvent tridimensionnelles, nécessitent le recours à des chirurgies bimaxillaires complexes, auxquelles des gestes complémentaires à visée esthétique peuvent être adjoints (ostectomie basilaire, lipofilling…) . Enfin, la génioplastie est un outil redoutablement efficace d’un point de vue esthétique. Cette intervention versatile et aux suites opératoires habituellement simples donne d’excellents résultats. Elle peut être utilisée seule, en complément d’un traitement orthodontique par exemple, ou associée à une ostéotomie maxillaire et/ou mandibulaire afin de parfaire le résultat esthétique (Figure 7). Certains auteurs reconnaissent également des vertus fonctionnelles à certaines génioplasties (propulsion, réduction de hauteur) en améliorant l’équilibre dento-labial inférieur [2].
Les résultats esthétiques et fonctionnels des protocoles orthodontico-chirurgicaux sont très régulièrement excellents entre des mains entrainées, ce qui explique leur succès grandissant depuis une vingtaine d’années (environ 250 cas par an sont opérés dans notre unité). La plus grande prudence est cependant de mise lorsque l’on aborde le chapitre des dysfonctions des ATM. Il existe en effet, chez les patients présentant une DAM, un certain degré de dégradation de leurs ATM lorsqu’ils s’engagent dans un protocole orthodontico-chirurgical. La prudence et l’honnêteté imposent d’expliquer à ces patients que le protocole thérapeutique proposé a pour principal objet un fonctionnement plus physiologique de leurs articulations, en recréant une occlusion moins traumatisante pour les ATM. Il n’est jamais exclu que les symptômes présents avant l’intervention perdurent après la chirurgie, et il peut rarement arriver qu’ils s’aggravent même sous l’effet d’une inadaptation des ATM au nouvel articulé dentaire. Une réflexion identique doit être menée, en matière d’information du patient, en ce qui concerne l’état parodontal. Il ne faut pas laisser croire au patient qu’un POC permettra au parodonte de repousser comme par magie. La perennité de la denture reste dépendante du statut parodontal en début de traitement, et le protocole thérapeutique proposé permettra simplement à la denture de travailler de façon plus physiologique. Enfin, un accompagnement psychologique est régulièrement proposé à nos patients afin qu’ils travaillent sur leur nouveau visage. Les modifications esthétiques crées par la chirurgie orthognathique sont parfois spectaculaires et, bien que les changements soient objectivement favorables, certains patients (adultes en particulier) peuvent avoir beaucoup de mal à s’approprier leur nouveau visage. C’est un point à ne pas négliger, et qui sera au mieux pris en charge par un accompagnement psychologique spécialisé pré et post-opératoire.
V – Indications élargies en chirurgie orthognathique
Les champs d’activité de la chirurgie orthognathique se sont sensiblement élargis depuis quelques années. Initialement développée pour traiter les DDM, la Chirurgie Orthognathique rend également de grands services dans les domaines suivants :
Chirurgie pré-implantaire: Lorsque les bases squelettiques sont trop décalées l’une par rapport à l’autre chez un patient, cela rend toute réhabilitation prothétique dentaire incertaine car biomécaniquement non satisfaisante. Une chirurgie orthognathique rétablissant une Classe I squelettique permet alors au praticien réalisant la prothèse de confectionner un plan de traitement prothétique beaucoup plus pertinent, avec de bonnes garanties quant à sa stabilité à long terme. Le geste chirurgical peut être l’occasion de renforcer les volumes osseux par des greffes osseuses d’apposition ou de comblement à visée pré-implantaire.
Chirurgie des séquelles traumatiques: Lorsqu’un traumatisme facial maxillaire et/ou mandibulaire laisse persister un trouble occlusal séquellaire, les ostéotomies faciales présentées supra peuvent permettre la restauration d’une occlusion fonctionnelle. Un délai de 6 mois minimum doit être observé entre le traumatisme initial et la réalisation de la chirurgie orthognathique.
Chirurgie du Syndrôme d’Apnée Obstructives du Sommeil (SAOS): Le SAOS est une entité nosologique bien définie dont le diagnostic est établi à partir d’un enregistrement polysomnographique. Ses symptômes associent sommeil de mauvaise qualité, ronflements importants, fatigue et somnolence diurne, augmentation des risques d’accidents cardio-vasculaires et neurologiques. Dans un certain nombre de cas, la diminution de volume des voies aériennes supérieures responsable de la pathologie est liée à une rétrusion du massif maxillo-mandibulaire ou mandibulaire isolée. La chirurgie orthognathique d’avancée maxillo-mandibulaire est alors un moyen très efficace de corriger le SAOS, en augmentant le volume des voies aériennes supérieures [3].
Conclusions
La prise en charge des DDM se conçoit donc dans un cadre multidisciplinaire au sein duquel le chirurgien dentiste omnipraticien a toute sa place. Il intervient tout particulièrement au stade du diagnostic de la pathologie, au cours du protocole thérapeutique dans des domaines spécialisés (orthodontie, parodontologie), et en phase de réhabilitation prothétique finale. Bien que l’attente des patients présentant une DDM soit principalement d’ordre esthétique, il est à notre sens très important de toujours recentrer l’objectif de la prise en charge thérapeutique sur ses aspects fonctionnels, en insistant sur les bénéfices qu’apporte une occlusion fonctionnelle dans les domaines de la pérennité de la denture et de la physiologie des ATM. Enfin, les protocoles orthodontico-chirurgicaux sont en constante évolution. Les techniques orthodontiques progressent très rapidement et des propositions de raccourcissement de la durée des protocoles utilisant les corticotomies ou la chirurgie première sont actuellement en voie d’évaluation.
Références bibliographiques
- Chirurgie Orthognathique- Introduction. Raberin M. Orthod Fr. 2011 Jun;82(2):155-8.
- Impact de la génioplastie en période pré-pubertaire sur la croissance mandibulaire. Frapier L. Int Orthod. 8(4) :342-359
- Maxillomandibular advancement for treatment of obstructive sleep apnea : A Meta-Analysis. Zaghi S, Holty JE, Certal V, Abdullatif J, Guilleminault C, Powell NB Riley RW, Camacho M. JAMA Otolaryngol Head Neck Surg. 2016 Jan;142(1):58-66