L’INFLUENCE DE L’ÂGE SUR LA MASTICATION : CONSÉQUENCES SUR L’ALIMENTATION
Avec un bon état bucco-dentaire, les altérations de la physiologie orale liées au vieillissement peuvent être compensées par des adaptations du comportement masticatoire. Dans ce cas, la perception des qualités sensorielles des aliments, au moins de la texture, est peu altérée permettant de maintenir un plaisir à manger qui préserve l’état nutritionnel des seniors. Par contre, lorsque la dentition est compromise et l’efficacité masticatoire réduite, en particulier chez les porteurs de prothèses, les adaptations du comportement masticatoire ne permettent plus de compenser les déficits. Les bols alimentaires déglutis sont moins bien dégradés, et les nutriments moins bien assimilés. Ces effets surviennent dans un contexte où les consommateurs seniors vont réduire leur diversité alimentaire en éliminant des aliments jugés difficiles à mastiquer. Ces conditions sont favorables à une installation progressive de la dénutrition.
Laurence Mioche
Institut National de la Recherche Agronomique, Clermont-Ferrand, France
INTRODUCTION
En Europe de l’ouest, les seniors de plus de 80 ans représentent le segment de la population qui s’accroît le plus vite. A ce stade de la vie, l’état nutritionnel est largement conditionné par l’état bucco-dentaire. Le plaisir de manger, induit par les qualités sensorielles de l’aliment (texture et flaveur) perçues pendant la mastication et la déglutition, va largement influencer les choix alimentaires des consommateurs. Par ailleurs, les propriétés physico-chimiques du bol alimentaire dégluti à l’issue de la mastication influencent l’assimilation des nutriments dans les étapes ultérieures de la digestion, ce qui peut altérer les qualités nutritionnelles de l’aliment ingéré.
L’influence du vieillissement sur la physiologie orale impliquée dans la mastication est décrit et les conséquences sur les préférences alimentaires et l’assimilation des nutriments sont analysées.
CONSÉQUENCES DU VIEILLISSEMENT SUR LA PHYSIOLOGIE ORALE ET SUR LA MASTICATION
L’état bucco-dentaire et la musculature orofaciale sont les acteurs essentiels mais non exclusifs d’une mastication efficace. Si la perte des dents n’est plus considérée comme une conséquence directe du vieillissement, le nombre de dents décroît avec l’âge en présentant une très large variabilité inter-individuelle (1). D’après les données de l’OMS, le pourcentage d’édentés totaux est très variable entre pays ayant des indices de développement humain différents mais aussi pour des pays sensiblement comparables. Ainsi, il y avait en 2000, 15 % d’édentés totaux en France et 41 % en Finlande chez les plus de 65 ans.
Une diminution de la force de morsure est observée au cours du vieillissement (2). Elle est associée à des altérations des muscles élévateurs qui sont accentuées par la perte des dents (3, 4). La langue intervient au cours de la mastication dans le placement du bol alimentaire entre les arcades, dans la déstructuration d’aliments semi-solides, et dans la préparation et le déclenchement de la déglutition. La force de la langue diminue avec l’âge sauf chez les porteurs de prothèses où elle est renforcée par des activités paramasticatoires de maintien de la prothèse (5). Les effets de l’âge sont insignifiants sur la phonation mais il s’agit d’une activité motrice bien établie, altérée uniquement par des pathologies sévères (6). C’est pour la déglutition que l’influence du vieillissement sur l’activité de la langue est la plus sensible. Le nombre de mouvements de la langue nécessaire pour initier une déglutition augmentent chez les sujets âgés et les troubles de la déglutition sont plus fréquents, pouvant atteindre 30 à 40 % chez des seniors en institution (7, 8).
La salive participe à la formation du bol alimentaire (9) et à la libération de la flaveur au cours de la mastication (10, 11). Les secrétions salivaires apparaissent relativement stable avec l’âge, en particulier les flux parotidiens (12, 13). Les résultats sont moins clairs concernant les flux sub-mandibulaires et sub-linguaux (14). La xérostomie observée chez les personnes âgées est souvent un effet secondaire de certains médicaments (antidépresseurs, antihypertensifs…) fréquemment utilisés chez les seniors (15). Des xérostomie plus sévères sont trouvées après des radiothérapies de la région cou/tête et dans le syndrome de Gougerot-Sjögren. Chez les porteurs de prothèses, les flux salivaires évalués au cours de la mastication ne sont pas différents de sujets dentés du même âge, même si l’origine de la stimulation et la composition salivaire sont vraisemblablement différentes (16). En revanche, à côté de ces évaluations objectives, les sensations subjectives de bouche sèche augmentent avec l’âge, en particulier chez les patients institutionnalisés (13).
L’efficacité de la mastication est souvent évaluée par la taille des particules obtenues à partir d’un produit cassant (alimentaire ou non). L’efficacité décroît avec la réduction du nombre de dents pour atteindre environ 1/6 de sa valeur chez les porteurs de prothèses (17). Dans un modèle où les différents paramètres successibles de participer à l’efficacité masticatoire sont considérés (âge, sexe, nombre de paires de dents fonctionnelles, force maximale de morsure…), l’âge en soi n’a pas d’effet sur l’efficacité masticatoire (18). Les conséquences du vieillissement sur l’ensemble de la fonction sont présentées dans le diagramme 1. La fréquence des difficultés à manger verbalisées passe de 2% chez les jeunes adultes (16-34 ans) à 44% chez les seniors âgés (+ 85 ans) (19). Chez ces sujets, elle est souvent associée à une réduction de l’activité physique et un déclin de l’état général (1, 19, 20). Les gênes fonctionnelles de la mastication (autoévaluation) apparaissent quand moins de 20 dents bien distribuées sont présentes (21, 22, 23). Cependant l’auto évaluation n’est que faiblement reliée à des indicateurs objectifs de l’efficacité. Ainsi, environ 80% d’édentés totaux déclarent ne pas avoir de problème de mastication (19).
La mastication est sous le contrôle d’une régulation sensori-motrice redondante quant aux mécanismes qu’elle met en œuvre et les stratégies motrices sont nombreuses pour compenser d’éventuels déficits. De ce fait, les effets de l’âge sur la mastication, lorsqu’ils ne sont pas associés à des pathologies particulières, sont relativement limités et sont plus sensibles sur les aliments qui demandent de réels efforts de mastication (aliments durs, fibreux). Dans ce cas, on observe un allongement du temps de mastication qui pourrait permettre de compenser une certaine diminution des forces de morsures. Cet allongement reste toutefois dans des limites d’une durée « sociale » du temps du repas. Si l’efficacité masticatoire est altérée et ne permet pas de rester dans cette durée sociale, les sujets font des arbitrages qui peuvent les amener à refuser ou recracher l’aliment, ou encore à avaler des aliments avant qu’ils n’aient une structure optimale pour les étapes ultérieures de la digestion.
Figure 1
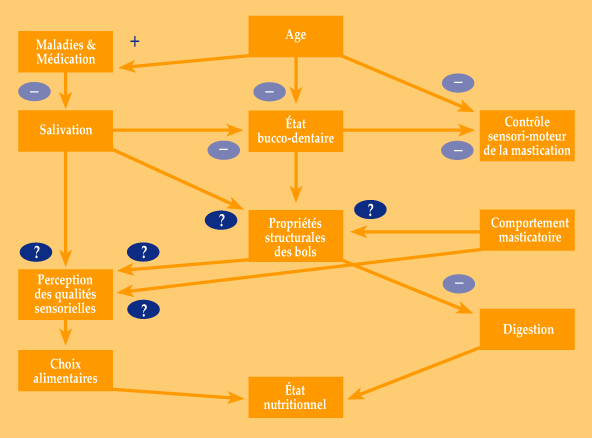
Les signes +/- indiquent les tendances d’évolution, les points d’interrogation des relations inconnues ou incomplètes.
CONSÉQUENCES DU VIEILLISSEMENT SUR LA PERCEPTION DES QUALITÉS SENSORIELLES DES ALIMENTS AU COURS DE LA MASTICATION
La mastication d’aliments solides fait apparaître une large variabilité entre les consommateurs en terme de durée, de mouvements mandibulaires et d’activité musculaire. Chaque individu à sa propre stratégie de mastication et les différences observées entre les individus sont à l’origine de différences dans la libération des sapides et des arômes (24) qui vont elles-mêmes induire des différences dans la perception de la flaveur (25). La façon dont l’activité masticatoire des consommateurs s’adapte aux propriétés physico-chimiques de l’aliment au cours de la déstructuration buccale va permettre la mise en place d’une image sensorielle dynamique. Ainsi, les forces appliquées pendant la phase de fermeture du cycle masticatoire sont étroitement reliées à la perception de la dureté de l’aliment (26, 27). Chez les seniors en bonne santé, la capacité à percevoir la texture ne semble pas affectée mais les seuils de perception des odeurs et, dans une moindre mesure des saveurs, augmentent (28). Les conséquences de ces changements sur l’acceptabilité des aliments ne sont pas clairement établies. Au cours du vieillissement, les changements dans la perception des odeurs et des saveurs ne sont pas une cause de rejet de l’aliment comme peut le devenir la texture. En effet, 30% des seniors déclarent éviter des aliments difficiles à mastiquer, en général des aliments durs, cassants, secs, rugueux, fibreux (pain, viande, légumes crus). Cependant, les aliments faciles à mastiquer (purée) ne sont pas autant préférés (29). Cela suppose que le poids respectif des différents attributs sensoriels dans les préférences alimentaires est affecté par l’âge.
CONSÉQUENCES DU VIEILLISSEMENT SUR LA QUALITÉ DES BOLS ALIMENTAIRES ET L’ASSIMILATION DES NUTRIMENTS AU COURS DE LA DIGESTION
Peu d’études ont abordé les relations entre mastication et digestion. D’après des travaux anciens, certains aliments (viandes et légumes) seraient mieux assimilés après mastication (30). Une réduction de l’efficacité masticatoire ralentit la vidange gastrique (31) et est associée à une augmentation des troubles et douleurs gastro-intestinaux (32, 33) susceptibles d’entraîner, à plus long terme, une réduction de la diversité alimentaire (34, 35, 36). La consommation de fibres diminue chez les seniors et pourrait être liée à une réduction des forces de morsure (37). Des enquêtes nutritionnelles ont montré que les femmes ayant une efficacité masticatoire réduite ont un apport en protéines inférieur à celui de sujets ayant une bonne efficacité masticatoire (38). Ces résultats pourraient être dû à une moindre consommation de viande. Dans notre laboratoire, nous avons montré que l’assimilation des protéines issue du repas est ralentie chez les porteurs de prothèses qui avalent des bols alimentaires moins bien dégradés que des sujets dentés du même âge (39). Ceci pourrait aggraver la fonte musculaire associée au vieillissement.
CONCLUSION
Au cours du vieillissement, si l’état bucco-dentaire est bon, les changements dans l’activité neuro-musculaire de la mastication peuvent être compensés par certaines adaptations du comportement masticatoire. Dans ce cas, même s’il y a certaines altérations dans la perception des qualités sensorielles, le plaisir à manger reste intact moyennant vraisemblablement certains arbitrages sensoriels. En revanche, des altérations sévères à la fois de la perception et des propriétés du bol sont observables quand le vieillissement est associé à une altération de la dentition et créent des conditions favorables à l’installation progressive d’une dénutrition.
Références bibliographiques
- Hirano H, Ishiyama N, Watanabe I & Nasu I (1999). Masticatory ability in relation to oral status and general health on aging. Journal of Nutrition Health Aging 3, 48-52.
- Bakke M, Holm B, Jensen BL, Michler L & Moller E (1990). Unilateral, isometric bite force in 8-68-year-old women and men related to occlusal factors. Scandinavian Journal of Dental Research 98, 149-158.
- Newton JP, Abel RW, Robertson EM & Yemm R (1987). Changes in human masseter and medial pterygoid muscles with age: a study by computed tomography. Gerondontics 3, 151-154.
- Newton JP, Yemm R, Abel RW & Menhinick S (1993). Changes in human jaw muscles with age and dental state. Gerodontology 10, 16-22.
- Koshino H, Hirai T, Ishijima T & Ikeda Y (1997). Tongue motor skills and masticatory performance in adult dentates, elderly dentates, and complete denture wearers. Journal of Prosthetic Dentistry 77, 147-152.
- Sonies BC, Baum BJ & Shawker TH (1984). Tongue motion in elderly adults: initial in situ observations. Gerontology 39, 279-283.
- Palmer JB & DuChane AS (1994) Rehabilitation of swallowing disorders in the elderly. InRehabilitation of the Aging and Older patients, pp. 275-287. [Williams and Wilkins, ed.] Baltimore:
- Siebens H, Trupe E, Siebens A, Cook F, Anshen S, Hanauer R & Oster G (1986). Correlates and consequences of eating dependency in institutionalized elderly. Journal of the American Geriatrics Society 34, 192-198.
- Prinz JF & Lucas PW (1997). Mastication and Swallowing: An Optimisation Model.Proceedings of the Royal Society London B 264, 1715-1721.
- Spielman AI, D’Abundo S, Field RB & Schmale H (1993). Protein analysis of human von Ebner saliva and a method for its collection from the foliate papillae. Journal of Dental Research 72, 1331-1335.
- Gilbertson TA (1998) Peripheral mechanisms of taste . In The Scientific Basis of Eating, pp. 1-28 [R. Linden ed.] Basel: Karger.
- Wu AJ, Atkinson JC, Fox PC, Baum BJ & Ship JA (1993). Cross-sectional and longitudinal analyses of stimulated parotid salivary constituents in healthy, different-aged subjects.Gerontology 48, 219-24.
- Osterberg T, Birkhed D, Johansson C & Svanborg A (1992). Longitudinal study of stimulated whole saliva in an elderly population. Scandinavian Journal of Dental Research100, 340-345.
- Yeh CK, Johnson DA & Dodds MW (1998). Impact of aging on human salivary gland function: a community-based study. Aging 10, 421-428.
- Sreebny LM & Schwartz SS (1986). A reference guide to drugs and dry mouth.Gerodontology 5, 75-102.
- Yven, C., Culioli, J., & Mioche, L. (2005). Meat bolus properties in relation with meat texture and chewing context. Meat Science. 70:365-371.
- Heath MR (1982). The effect of maximum biting force and bone loss upon masticatory function and dietary selection of the elderly. International Dental Journal 32, 345-356.
- Hatch JP, Shinkai RS, Sakai S, Rugh JD & Paunovich ED (2001). Determinants of masticatory performance in dentate adults. Archives of Oral Biology 46, 641-648.
- Osterberg T, Carlsson GE, Tsuga K, Sundh V & Steen B (1996). Associations between self-assessed masticatory ability and some general health factors in a Swedish population.Gerodontology 13, 110-117.
- Miura H, Araki Y & Umenai T (1997). Chewing activity and activities of daily living in the elderly. Journal of Oral Rehabilitation 24, 457-460.
- Agerberg G & Carlsson GE (1981). Chewing ability in relation to dental and general health. Analyses of data obtained from a questionnaire. Acta Odontologica Scandinavica 39, 147-153.
- Steele JG, Ayatollahi SM, Walls AW & Murray JJ (1997). Clinical factors related to reported satisfaction with oral function amongst dentate older adults in England.Community Dentistry and Oral Epidemiology 25, 143-149.
- Budtz-Jorgensen E, Chung JP & Mojon P (2000). Successful aging–the case for prosthetic therapy. Journal of Public Health Dentistry 60, 308-312.
- Pionnier, E.; Chabanet, C.; Mioche, L.; Taylor, A. J.; Le Quere, J. L., & Salles, C. (2004). 2. In vivo nonvolatile release during eating of a model cheese: relationships with oral parameters. J Agric Food Chem. 52 : 565-571.
- Prazeller, P., Antille, N., Pollien, P & Mioche L. (2005). Individual Aroma Release and Perception . 2nd International conference on Proton Transfert Reaction Mass Spectrometry and its application. Innsbruck, Austria
- Mathevon E, Mioche L, Brown WE & Culioli J (1995). Texture analysis of beef cooked at various temperatures by mechanical measurements, sensory assessments and electromyography. Journal of Texture Studies 26, 175-192.
- Mioche L, Bourdiol P, Martin J-F & Noël Y (1999). Pattern of mastication related to food texture as studied by electromyography. Archives of Oral Biology 44, 1005-1012.
- Schiffman SS (1997). Taste and smell losses in normal aging and disease. JAMA 278, 1357-1362.
- Roininen K, Fillion L, Kilcast D & Lähteenmäki L (2003). Perceived eating difficulties and preferences for various textures of raw and cooked carrots in young and elderly subjects.Journal of Sensory Studies,18 437-451
- Farell JH (1956). The effect of mastication on the digestion of food. British Dental Journal100, 149-155.
- Pera P, Bucca C, Borro R, Bernocco C, De LA & Carossa S (2002). Influence of mastication on gastric emptying. Journal of Dental Research 81, 179-81.
- Brodeur JM, Laurin D, Vallee R & Lachapelle D (1993). Nutrient intake and gastrointestinal disorders related to masticatory performance in the edentulous elderly. Journal of Prosthetic Dentistry 70, 468-473.
- Mercier P & Poitras P (1992). Gastrointestinal symptoms and masticatory dysfunction.Journal of Gastroenterology and Hepatology 7, 61-5.
- Wayler AH, Kapur KK, Feldman RS & Chauncey HH (1982). Effects of age and dentition status on measures of food acceptability. Gerontology 37, 294-239.
- Chauncey HH, Muench ME, Kapur KK & Wayler AH (1984). The effect of the loss of teeth on diet and nutrition. International Dental Journal 34, 98-104.
- Garcia RI, Perlmuter LC & Chauncey HH (1989). Effects of dentition status and personality on masticatory performance and food acceptability. Dysphagia 4, 121-126.
- Chen HL & Huang YC (2003). Fiber intake and food selection of the elderly in Taiwan.Nutrition 19, 332-336.
- Osterberg T, Tsuga K, Rothenberg E, Carlsson GE & Steen B (2002). Masticatory ability in 80-year-old subjects and its relation to intake of energy, nutrients and food items.Gerodontology 19, 95-101.
- Rémond, D., Machebeuf, M., Buffière, C., Yven, C., Mioche, L. & Patureau-Mirand, P. 2004. La qualité de la dentition influence l’utilisation postprandiale des protéines de la viande chez la personne âgée. 1er Congrès de la Société Française de Nutrition; Clermont-Ferrand.